這次宥達醫師受邀分享「失智x糖尿病足」的健康照護課程,超過260位民眾熱情參與。

以下分享課程花絮:
糖尿病+失智,是足部問題最容易被忽略的組合——
神經遲鈍 + 無法表達不適 = 小傷口也可能快速惡化。
每天 10 分鐘檢查雙腳
![]() 有無紅腫、水泡、破皮
有無紅腫、水泡、破皮
![]() 趾縫是否乾爽
趾縫是否乾爽
![]() 指甲是否過長或嵌甲
指甲是否過長或嵌甲
![]() 雙腳溫度是否不一致
雙腳溫度是否不一致
建議用手機拍照記錄變化
清潔與保養 3 原則
• 溫水洗腳(37–40°C),確實擦乾
• 足背與足底擦乳液/凡士林(趾縫不要)
• 出現乾裂或脫皮要特別注意
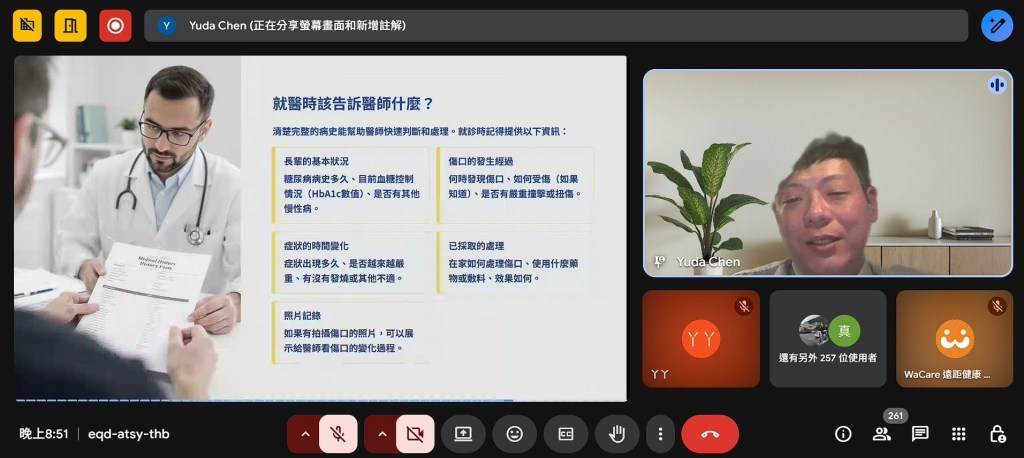
鞋襪選擇:
好鞋: 圓頭、防滑、有支撐、魔鬼氈最方便
好襪: 無縫、棉質、吸汗、白色較易發現滲血
避免: 高跟鞋、尖頭鞋、拖鞋、硬膠鞋、二手鞋
需立刻就醫的情況
• 傷口紅腫熱痛、滲液異味
• 3–5 天未改善、或範圍擴大
• 腳發黑、發紫、冰冷
• 發燒、倦怠、意識不清
今日課程 Q&A :
Q1|腳麻=一定是糖尿病神經病變嗎?
不一定。糖尿病確實常造成「周邊神經病變」,但也可能源自:
— 脊椎神經壓迫(如椎間盤突出)
— 下肢血管狹窄/阻塞
— 維生素 B12 缺乏
— 部分藥物副作用
若腳麻呈現單側、伴走路痠痛或間歇性跛行,需做神經傳導或血管超音波評估。
Q2|小腿發紅,擦藥沒效怎麼辦?
持續發紅、溫度升高、觸痛需警覺 蜂窩性組織炎;若位於受壓部位呈現紅斑,可能是壓瘡前期。
糖尿病+失智長輩傷口惡化快,建議至:感染科、一般外科、或家醫科評估是否有感染、循環不良或深層組織受損,不建議只依賴外用藥膏。
Q3|手麻腳麻可以靠運動改善嗎?
部分可以。規律的 低強度有氧(散步、腳踏車)、小腿與足部伸展、平衡訓練,可改善血液循環與神經功能。但若已屬中重度神經病變、或合併足部畸形,則需合併血糖調整、營養補充、鞋墊或復健處置。
Q4|想知道血糖是否失控,可以做哪些檢查?
最基本為 空腹血糖(AC) 與 糖化血色素(HbA1c)。若血糖波動大或懷疑低血糖,可用 家用血糖機 或由醫師評估短期配戴 連續血糖監測(CGM)。
血糖控制不佳,會增加足部感染與傷口癒合困難的風險。
每天看腳 10 分鐘,就是最簡單的預防。
守住雙腳,就是守住長輩的行動力與生活品質。
